HPVと子宮頸がんのお話
ヒトパピローマウイルス(HPV)と子宮頸がん1)
子宮頸がんの原因
子宮頸がんの原因は、長らく明らかになっていませんでしたが、1982年、ドイツのハラルド・ツァ・ハウゼン氏により、子宮頸がんのほとんどがヒトパピローマウイルス(HPV)というウイルスの感染で生じることが発見されました。同氏は、この功績により2008年ノーベル医学生理学賞を授与されました。
HPVには200種類以上のタイプ(遺伝子型)があり、子宮頸がんの原因となるタイプが少なくとも15種類あることがわかっています。
HPVに感染しても、すぐにがんになるわけではなく、いくつかの段階があります。HPVは、女性の多くが“一生に一度は感染する”といわれるウイルスです。感染しても、ほとんどの人ではウイルスが自然に消えますが、一部の人でがんになってしまうことがあります。現在、感染した後にどのような人ががんになるのかわかっていないため、感染を防ぐことががんにならないための手段です。
子宮頸がんの現状
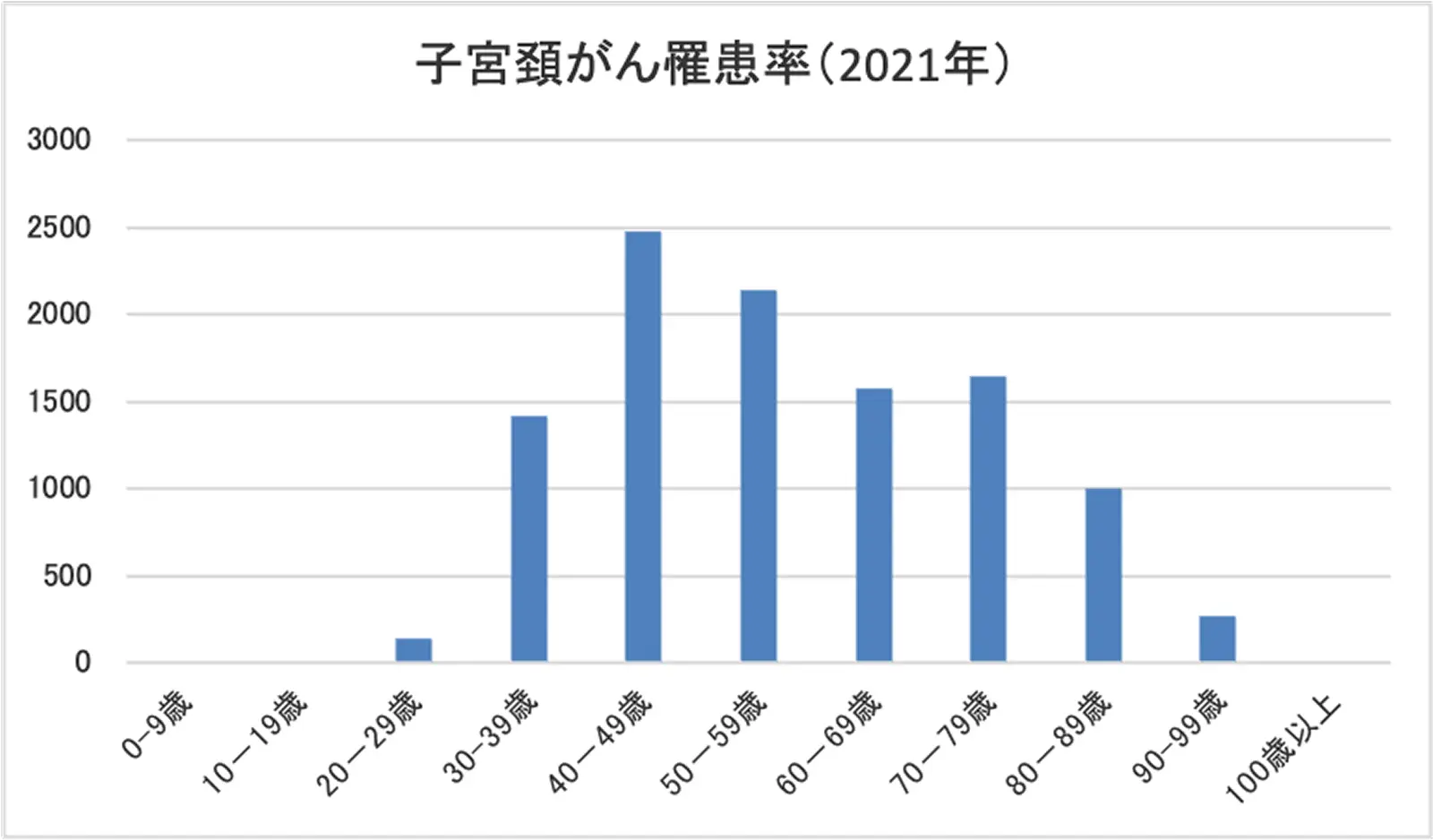
子宮頸がんは、子宮の頸部という子宮の出口に近い部分にできるがんです。子宮頸がんは、若い世代の女性のがんの中で多くを占めるがんです。
日本では毎年、約1.1万人の女性がかかる病気で、さらに毎年、約2,900人の女性が亡くなっています。患者さんは20歳代から増え始めて、30歳代までにがんの治療で子宮を失ってしまう(妊娠できなくなってしまう)人も、1年間に約1,000人います。
子宮頸がんの治療
子宮頸がんは、早期に発見し手術等の治療を受ければ、多くの場合、命を落とさず治すことができる病気です。進んだ前がん病変(異形成)や子宮頸がんの段階で見つかると、手術が必要になります。
病状によって手術の方法は異なりますが、子宮の一部を切り取ることで、妊娠したときに早産のリスクが高まったり、子宮を失うことで妊娠できなくなったりすることがあります。
HPVワクチンについて1)-4)
HPVワクチンの接種について1)
日本では、小学校6年生~高校1年生相当の女の子を対象に、子宮頸がんの原因となるHPVの感染を防ぐワクチン(HPVワクチン)の接種を提供しています。対象者は公費により接種を受けることができます。
ワクチン接種の効果2)
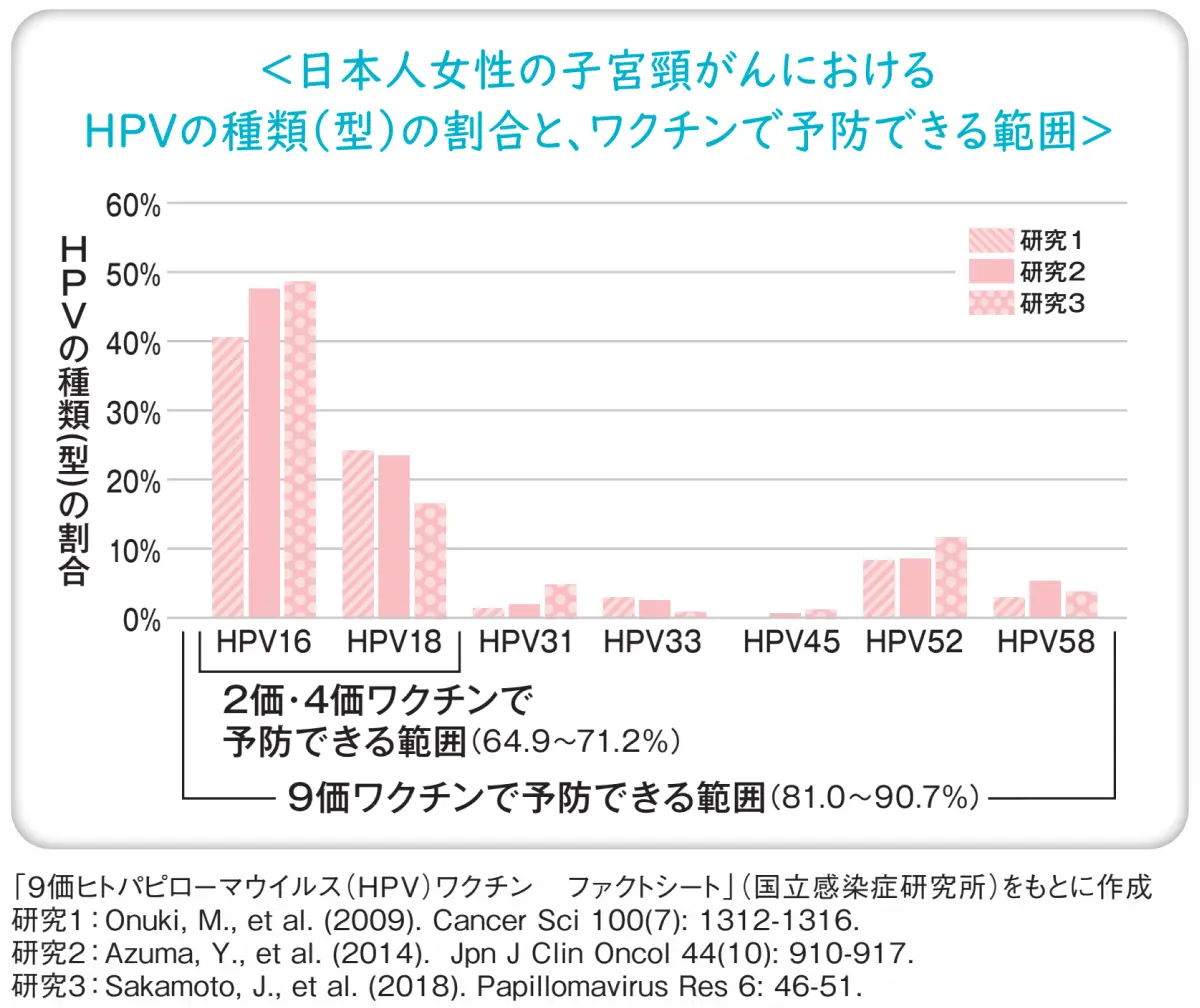
HPVの中には子宮頸がんをおこしやすい種類(型)のものがあり、HPVワクチンは、このうち一部の感染を防ぐことができます。現在、日本国内で使用できるワクチンは、防ぐことができるHPVの種類によって、2価ワクチン(サーバリックス)、4価ワクチン(ガーダシル)、9価ワクチン(シルガード9)の3種類あります。
サーバリックスおよびガーダシルは、子宮頸がんをおこしやすい種類であるHPV16型と18型の感染を防ぐことができます。そのことにより、子宮頸がんの原因の50~70%を防ぎます。
シルガード9は、HPV16型と18型に加え、31型、33型、45型、52型、58型の感染も防ぐため、子宮頸がんの原因の80~90%を防ぎます。
HPVワクチンを導入することにより、子宮頸がんの前がん病変を予防する効果が示されています。また、接種が進んでいる一部の国では、子宮頸がんそのものを予防する効果があることもわかってきています。
標準的なワクチン接種スケジュール2)
一定の間隔をあけて、同じワクチンを合計2回または3回接種します。接種するワクチンや年齢によって、接種のタイミングや回数が異なります。どのワクチンを接種するかは、接種する医療機関に相談してください。3種類いずれも、1年以内に規定回数の接種を終えることが望ましいとされています。
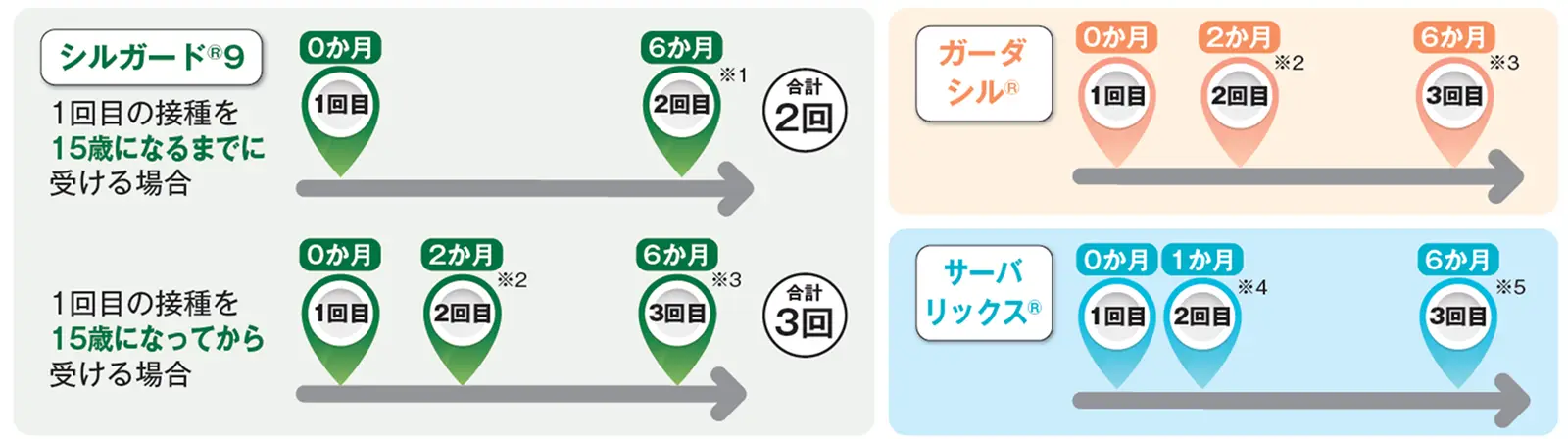
※2・3:2回目と3回目の接種がそれぞれ1回目の2か月後と6か月後にできない場合、2回目は1回目から1か月以上(※2)、3回目は2回目から3か月以上(※3)あけます。
※4・5:2回目と3回目の接種がそれぞれ1回目の1か月後と6か月後にできない場合、2回目は1回目から1か月以上(※4)、3回目は1回目から5か月以上、2回目から2か月半以上(※5)あけます。
定期の予防接種は、各市町村が主体となって実施しています。お住まいの市町村における接種方法(いつ・どこで・どのように受けられるかなど)については、市町村の予防接種担当課にお問い合わせください。
HPVワクチンに関するQ&A3)
皆さんが特に気になりそうな質問を厚生労働省のサイト(HPVワクチンに関するQ&A|厚生労働省HP(mhlw.go.jp))から2つ抜粋してご紹介します。これら以外に気になることがあれば、このサイトにアクセスください。
- HPVワクチンを1回または2回接種してから1年を過ぎてしまいました。次の接種はどうすればよいですか?
数年以上の接種間隔があいた後にHPVワクチンを接種した場合も、一定程度の効果と安全性が示されています。また、海外の保健当局においても、規定の間隔から外れてしまった場合でも、接種をやり直す必要はないとされています。
十分な予防効果を得るためには、決められた回数を完了させることが大切ですので、できるだけ早めに残りの接種を受けるようにしてください。 - 通常の定期接種の対象年齢(高校1年生相当まで)を過ぎても、接種の効果はありますか?
16歳頃までに接種するのが最も効果が高いですが、それ以上の年齢で接種しても、ある程度の有効性があることが、国内外の研究で示されています(※)。
なお、定期接種の対象年齢を過ぎてからの接種について、明らかな安全性の懸念は示されていません。
また、子宮頸がんの予防のためには、子宮頸がん検診を定期的に受診することも大切です。検診を定期的に受けることで、がんの早期発見・早期治療につながります。さらに、HPV感染は主に性的接触により起こるため、パートナーとともに性感染症の予防も忘れずに行いましょう。
ワクチンが子宮病変を予防する有効性はおおむね16歳以下の接種で最も高いものの、20歳頃の初回接種まではある程度有効性が保たれることや、性交経験がない場合はそれ以上の年齢についても一定程度の有効性があることが示されています。性交経験によるHPV感染によって、ワクチンの予防効果が減少することが示されていますが、性交経験がある場合でも、ワクチンの予防効果がなくなってしまうわけではありません。
HPVワクチンの対象年齢を過ぎてからの接種の有効性などに関するエビデンスについて、以下をご参照ください。
第26回厚生科学審議会予防接種・ワクチン分科会 資料5-2「HPVワクチンのキャッチアップ接種に関する有効性・安全性のエビデンスについて」
男性に対するHPVワクチン接種について4)
HPVは、子宮頸がん以外に、肛門がん、中咽頭がん、陰茎がん、腟がん、尖圭コンジローマなどの原因になることが知られています。また、高リスク型HPVを標的とした4価HPVワクチンによる予防効果が期待されます。HPVの主要な感染経路は異性間の性的接触であり、男性から女性への感染だけでなく女性から男性への異性間感染にも大きな注意を払う必要があることから、アメリカ、オーストラリア、カナダ、イギリスなどを含む59か国においては男性も公費での接種対象となっており、集団免疫を獲得することが期待されています。日本では、4価ワクチン(ガーダシル)の男性への接種が認められおり、その公費接種について厚生労働省にて議論されています。現時点(2025年7月)では公費接種の対象とはなっていませんが、男性接種の費用を、自治体が助成する動きが出てきていますので、お住いの自治体の情報を確認してください。
出典
- リーフレット「HPVワクチンについて知ってください ~あなたと関係のある“がん”があります~ 詳細版」2024年2月改訂版(厚生労働省, https://www.mhlw.go.jp/content/10601000/001197481.pdf)P2-P4をもとに株式会社カネカ作成
- ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~(厚生労働省HP, https://www.mhlw.go.jp/bunya/kenkou/kekkaku-kansenshou28/index.html)(2025年5月25日閲覧)をもとに株式会社カネカ作成
- HPVワクチンに関するQ&A(厚生労働省HP, https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou/hpv_qa.html)(2025年5月25日閲覧)をもとに株式会社カネカ作成
- ヒトパピローマウイルス( HPV )ワクチンファクトシート追補版 2024年3月14日(国立感染症研究所, https://www.mhlw.go.jp/content/10900000/001224778.pdf)P2-P4をもとに株式会社カネカ作成







